El Dr. Polo es un Cirujano Ortopédico y Traumatólogo especializado en Cirugía de la Mano y Microcirugía en el Christine M. Kleinert Intitute for Hand & Microsurgery en Louisville , (Kentucky, USA), uno de los más prestigiosos centros de cirugía de la mano del mundo.


CONCERTAR UNA CITA
ATENCIÓN ALTAMENTE PERSONALIZADA Y DE LA MÁXIMA CALIDAD
CONTACTARNo consigo cita el día deseado
Especialista en cirugía de mano
Tratamiento global de las patologías del miembro superior
CONTACTARPEDIR CITA
ESPECIALISTA EN CIRUGIA DE MANO
TRATAMIENTO GLOBAL DE LAS PATOLOGÍAS DEL MIEMBRO SUPERIOR
CONCERTAR CITANo consigo cita el dia deseado

Cirujano Ortopédico y Traumatólogo especializado en Cirugía de la Mano y Microcirugía + Medicina Regenerativa

Especialista en
Ortopedia y Traumatología
Especialidad en Cirugía de mano y Microcirugía
Medicina Regenerativa
- Jefe de Servicio de Cirugía Ortopédica y Traumatología de Mutua Universal. Madrid.
- Jefe de la Unidad de Cirugía de la Mano y Microcirugía. Mutua Universal. Madrid.
- Director del Instituto de la Mano y Medicina Regenerativa de Madrid. Regen&Hand.
- Responsable de la Unidad de Cirugía de la Mano y Microcirugía del Grupo Leyes,Flores&Co. Olympia Quironsalud. Madrid.
- Miembro de la Sociedad Americana de Cirugía de la Mano (American Society for Surgery of the Hand – ASSH).
- Miembro de la Sociedad Española de Cirugía de la Mano (SECMA).
- Miembro de la Sociedad Europea de Artroscopia de Muñeca (European Wrist Arthroscopy Society – EWAS)
- Miembro de la Christine M.Kleinert Institute for Hand and Microsurgery Society.





Si no hay disponibilidad de cita en la consulta el día deseado, siempre existe la opción de atención rápida solicitando consulta PRIVADA (incluye SEGUROS CON REEMBOLSO).
La consulta privada puede solicitarse por teléfono (914 101 200) o por mensaje de whatssap al número 614 817 503.
ESPECIALIDADES
El Dr. Polo es un Cirujano Ortopédico y Traumatólogo especializado en Cirugía de la Mano y Microcirugía en el Christine M. Kleinert Intitute for Hand & Microsurgery en Louisville , (Kentucky, USA), uno de los más prestigiosos centros de cirugía de la mano del mundo.
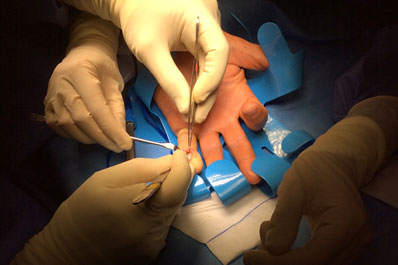
CIRUGÍA DE LA MANO
Cuando se produce un problema en la mano, se deben tratar correctamente cada uno de los distintos tejidos que hacen que su función sea posible. La Cirugía de la Mano es el campo de la medicina que se encarga de tratar los problemas de la mano, muñeca, antebrazo y codo. Los Cirujanos de la Mano son especialistas...

MICROCIRUGÍA
La Microcirugía está constituida por un conjunto de técnicas quirúrgicas que se vale de la magnificación del campo quirúrgico mediante instrumentos ópticos que, por lo reducido dicho campo, requieren el empleo del instrumental quirúrgico y material de sutura muy fino, permitiendo a los cirujanos acceder a minúsculas...
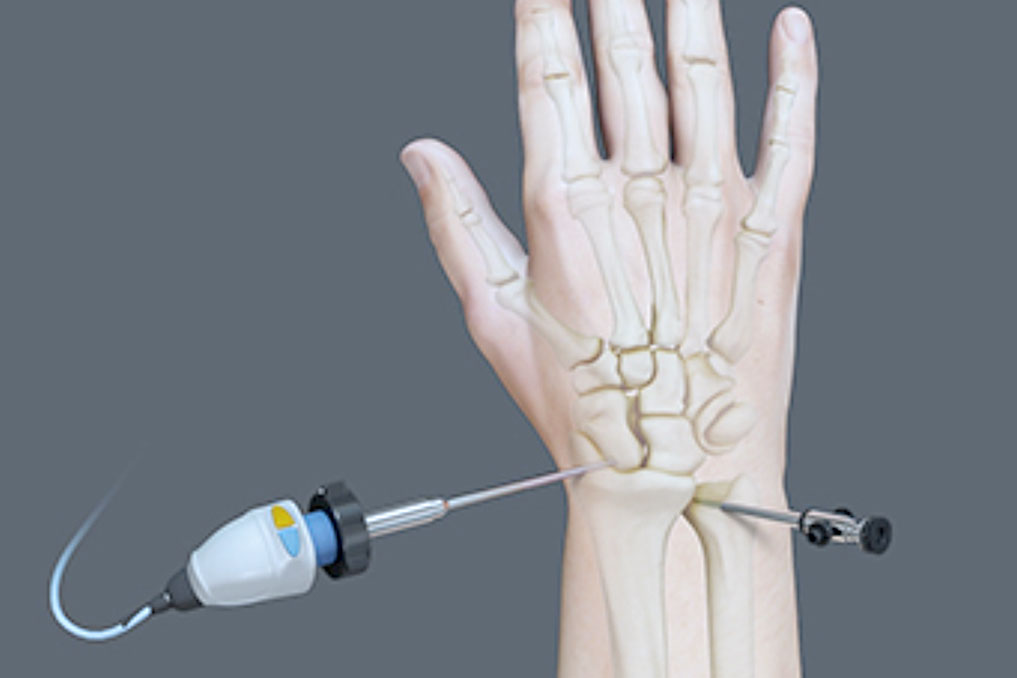
ARTROSCOPIA
La artroscopia representa una poderosa herramienta en el diagnóstico y tratamiento de una enorme cantidad de lesiones y enfermedades traumatológicas. El desarrollo de modernas técnicas artroscópicas permite tratar mejor a nuestros pacientes proporcionándoles enormes beneficios...
MANO Y MUÑECA TRAUMÁTICAS
La mano y la muñeca son áreas muy propensas a sufrir accidentes (laborales, deportivos, casuales,...). Las lesiones pueden ser de diversa severidad: desde fracturas y esguinces a heridas simples o graves que afectan a tendones, nervios y/o vasos sanguíneos. Sea cual sea la severidad de las lesiones deben ser evaluadas y ...

ARTROSIS
La artrosis es una enfermedad articular degenerativa en la que el cartílago liso que recubre las superficies óseas de la articulación se lesiona o desgasta con el tiempo. La artrosis (desgaste o degeneración de las articulaciones) puede afectar cualquier articulación del cuerpo, incluidas las articulaciones entre los 29 huesos de la muñeca, la mano y los dedos.

LESIONES / COMPRESIONES DE NERVIOS PERIFÉRICOS
Los nervios son los 'cables' de nuestro organismo, encargados de llevar la información entre el cerebro y el resto del cuerpo. Los nervios se pueden lesionar por compresión, por estiramiento o por un corte. El Síndrome del Túnel Carpiano es el ejemplo más conocido de lesión producida por compresión, pero ...

LESIONES DEPORTIVAS DE LA MANO, MUÑECA Y CODO
La extremidad superior es una de las zonas de mayor impacto de las lesiones deportivas. Conseguir una completa recuperación y en el menor tiempo posible depende de un tratamiento correcto y altamente especializado.



CODO Y ANTEBRAZO
El codo es una de las articulaciones más importantes del brazo, desde el punto de vista funcional. Debido a este importante rol, es frecuente que sufra lesiones por sobrecarga como las conocidas epicondilitis (codo de tenista ) y epitrocleitis (codo de golfista)...
PROBLEMAS Y PROCEDIMIENTOS FRECUENTES
Ofrecemos una adecuada orientación sobre la manera más segura y eficaz de enfocar el proceso médico, quirúrgico y rehabilitador y la vuelta al desempeño de las actividades deportivas, laborales y de ocio.Todo nuestro esfuerzo está dirigido a brindar a nuestros pacientes una atención altamente personalizada y de la máxima calidad.
EN MANO Y DEDOS
-
- Esguince de placa volar.
- Fractura de Benett.
- Fracturas de la mano.
- Fractura del 5º Metacarpiano.
- Rizartrosis
MUÑECA
-
- Lesiones nerviosas.
- Esguinces de muñeca.
- Fractura de escafoides.
- Síndrome del Túnel Carpiano.
- Tendinitis de De Quervain.
CODO
-
- Epicondilitis (Codo de Tenista).
- Epitrocleitis (Codo del Golfista).
- Fracturas de codo.
- Neuropatías Compresivas.
- Síndrome del Túnel Cubital.
LESIONES DEPORTIVAS
-
- Epicondilitis (Codo de Tenista).
- Epitrocleitis (Codo del Golfista).
- Lesiones del boxeador.
- Lesiones del Golf.
- Lesiones de Ski y Snowboard.

P.º de la Castellana, 259
28046 Madrid




